Заболевание из группы неходжкинских лимфом с характерным увеличением неполноценных В-лимфоцитов, которые поражают лимфоузлы, костный мозг, печень, селезенку и прочие органы, носит название хронический лимфолейкоз.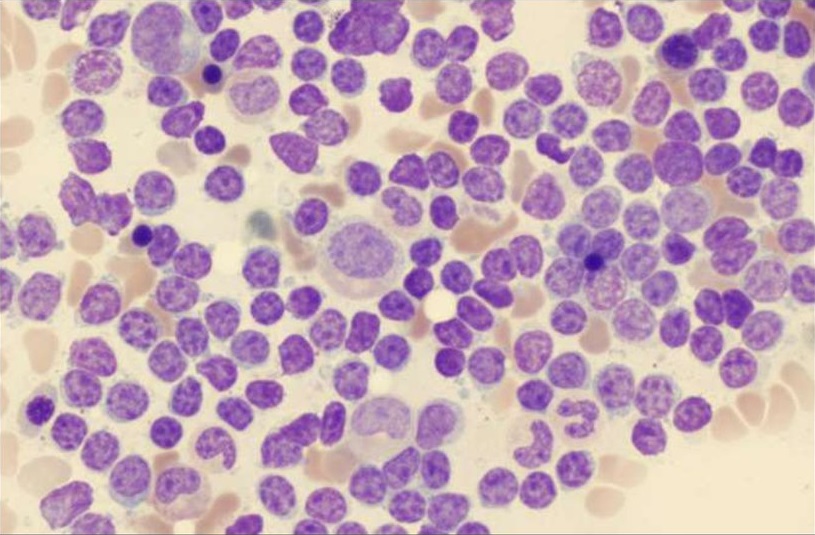
Что такое лимфолейкоз?
Эта онкологическая болезнь сопровождается накоплением атипичных В-лимфоцитов в различных органах. На ранних стадиях проявляется генерализованной лимфаденопатией и лимфоцитозом. При прогрессировании болезни возникают гепатомегалия и спленомегалия.
Хронический лимфолейкоз — это самая распространенная форма гемобластозов, она диагностируется в трети случаев всех лейкозов. У мужчин хронический лимфолейкоз встречается чаще, чем у женщин. Наиболее часто эта болезнь диагностируется в возрасте 50-70 лет. В более молодом возрасте или у детей такая болезнь встречается редко, первые симптомы у взрослых пациентов моложе 40 лет возникают только у 10 % пациентов.
Течение заболевания многовариативно: болезнь может продолжительное время не прогрессировать или, наоборот, может развиться более агрессивный вариант со смертельным исходом за 2-3 года.
Наиболее часто хронический лимфолейкоцитоз (код по Мкб 10 – C91) встречается в странах Северной Америки, Европы. В странах Восточной Азии процент заболевших намного меньше.
Примите к сведению! Хотя хронический лимфолейкоз имеет низкий уровень злокачественности, он мешает деятельности иммунной системы, и на этом фоне появляются «вторичные» злокачественные новообразования
Лимфолейкоз поражает лимфоцитарный ряд клеток, иными словами, среди лимфоцитов появляются похожие по строению клетки, но утратившие свою основную способность – иммунную защиту организма. В процессе замены нормальных клеток атипичными, снижается иммунитет организма, который становится беззащитным перед большим количеством бактерий и инфекций.
За процесс формирования лимфоцитов несут ответственность несколько органов — лимфоидные органы.
Все лимфоциты делятся на две группы: Т и В. В 95-98 % случаев болезнь имеет характерную В-лимфоцитарную природу, а в 2-5 % — Т-лимфоцитарную.
Т-лимфоциты – клетки, у которых общее происхождение и похожее строение, но они имеют разные функции. Выделяют клетки, которые реагируют на антигены, клетки-помощники (хелперы), клетки-киллеры, клетки, подавляющие иммунный ответ (супрессоры), и клетки, которые запоминают чужеродное вещество, попавшее в организм человека.
В-лимфоциты отличаются общим происхождением из костного мозга, но огромным разнообразием функций. Основной частью В-лимфоцитов являются клетки, которые производят иммуноглобулины. Это специфические белки, которые отвечают за гуморальный иммунитет, и участвующие в клеточных реакциях.
Ведущие клиники в Израиле
Причины возникновения
Причины, из-за которых возникает хронический лимфолейкоз, точно не известны. Хронический лимфолейкоз является единственной болезнью такого типа, когда нет подтвержденной связи между возникновением болезни и неблагоприятными внешними факторами (контактом с канцерогенными веществами и другими).
По мнению специалистов, основным фактором, влияющим на появление болезни, считается наследственная предрасположенность. Главной причиной возникновения хронического лимфолейкоза (ХЛЛ) считается генетическая. По мере развития болезни в хромосомах лимфоцитов случаются изменения, связанные с их аномальным делением и ростом. По мере развития болезни опухолевые клетки замещают сначала здоровые лимфоциты, а потом и прочие клетки крови.
Классификация заболевания
Учитывая симптомы, морфологические признаки, реакцию на терапию и скорость развития болезни, лейкоз делят на:
- Хронический лейкоз с доброкачественным течением болезни. Для него характерен медленный рост количества лейкоцитов. От постановки диагноза до стабильного роста лимфоузлов может пройти несколько лет. Состояние пациента долгое время остается удовлетворительным, сохраняется трудоспособность.
- Классическую (прогрессирующую) форму хронического лимфолейкоза. Вместе с нарастанием заболевания в течение нескольких месяцев происходит увеличение лимфоузлов.
- Опухолевую форму. Характеризуется выраженным увеличением лимфоузлов при неярко выраженной симптоматике.
- Костномозговую форму. Роста лимфоузлов, селезенки и печени нет, но есть прогрессирующая цитопения.
- Хронический лимфолейкоз с ростом селезенки.
- Хронический лимфолейкоз с парапротеимией. Присутствуют симптомы одной из перечисленных форм болезни, и есть моноклональная G-или M-гаммапатия.
- Хронический лимфолейкоз прелимфоцитарной формы. В мазках крови, лимфоузлов, костного мозга есть лимфоциты, имеющие нуклеолы.
- Т-клеточную форму. Отличается быстрым прогрессированием с лейкемической инфильтрацией дермы. Этот вид диагностируется в 5 % случаев.
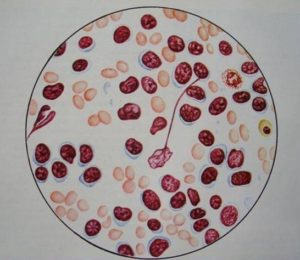
- Волосатоклеточный лейкоз. Диагностируется цитопения и спленомегалия, лимфоузлы не увеличены. Под микроскопом видны лимфоциты с цитоплазмой, границы которой неровны, выглядят как волоски или ворсинки.
Также выделяют 3 стадии развития болезни:
- начальную;
- проявлений развернутого характера;
- терминальную.
Симптомы
Болезнь протекает очень медленно, часто на начальных стадиях она бессимптомна, ее можно обнаружить лишь при проведении анализа крови. Первые симптомы возникают на поздних стадиях, когда количество атипичных клеток намного больше, чем нормальных – уровень лимфоцитов может подняться до 98 % (нормальный уровень 19-37 %). Эти новые лимфоциты не выполняют свои функции, а значит, иммунитет, несмотря на большое их содержание в крови, сильно понижен. Из-за этого хронический лимфолейкоз сопровождается заболеваниями различной природы (вирусной, бактериальной, грибковой) и протекают они намного тяжелее, чем у здоровых людей.
Первыми проявляющимися признаками болезни считается увеличение лимфоузлов, часто в сочетании с гепатомегалией и спленомегалией. Первыми поражаются лимфоузлы шейной и подмышечной областей, позже – узлы средостении и брюшной полости, далее – поражается паховая область.
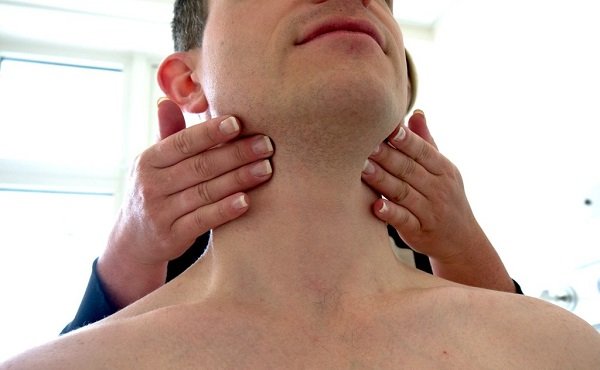 Пальпация выявляет безболезненные подвижные эластичные образования, которые не связаны с кожей или другими тканями. Диаметр этих узлов может быть от 0,5 до 5 см, иногда крупнее. Совсем крупные лимфоузлы могут выбухать, образовывая видимый косметический дефект. Сильное увеличение селезенки, печени и висцеральных лимфоузлов может сдавливать прочие внутренние органы, что вызывает различные функциональные нарушения.
Пальпация выявляет безболезненные подвижные эластичные образования, которые не связаны с кожей или другими тканями. Диаметр этих узлов может быть от 0,5 до 5 см, иногда крупнее. Совсем крупные лимфоузлы могут выбухать, образовывая видимый косметический дефект. Сильное увеличение селезенки, печени и висцеральных лимфоузлов может сдавливать прочие внутренние органы, что вызывает различные функциональные нарушения.
Кроме этого, больные с таким диагнозом могут испытывать снижение работоспособности и беспричинную утомляемость.
На более поздних стадиях развития лейкоза могут отмечаться: снижение веса, повышенное потоотделение (особенно ночью), незначительное повышение температуры.
Могут часто развиваться простудные заболевания, цистит, уретрит, присутствует склонность к образованию гнойников и нагноению ран.
Причиной смерти обычно становятся тяжелые инфекционные болезни, воспаления легких, которые сопровождаются спаданием легочной ткани и нарушениями вентиляции. У некоторых пациентов может возникнуть экссудативный плеврит, осложненный разрывом лимфатического протока, опоясывающий лишай, становящийся в тяжелых случаях генерализованным (он захватывает всю поверхность кожи и слизистые).
Другие симптомы – расстройство слуха, шум в ушах — вызываются осложнениями болезни (инфильтрацией преддверно-улиткового нерва).
В терминальной стадии может выявляться инфильтрация мозговых оболочек, нервных корешков и мозгового вещества. Возможна трансформация заболевания в синдром Рихтера, который характеризуется скорым ростом лимфоузлов и возникновением очагов за границами лимфатической системы. До появления лимфомы доживает порядка 5% больных. Обычно умирают от кровотечений, инфекционных осложнений, анемии. У некоторых пациентов с хроническим лимфолейкозом возникает тяжелая почечная недостаточность.
Лейкоз подразделяется по стадиям развития с соответствующей симптоматикой:
| Стадии по Rai | Стадии по Binet |
|---|---|
| 0 - лимфоцитоз в периферической крови, симптомы отсутствуют, выживаемость - свыше 10 лет | А – гемоглобин больше 100 г/л, тромбоциты - более 100×10 9 /л, меньше 3 зон поражения*, выживаемость свыше 10 лет |
| I – лимфоцитоз, с увеличением лимфоузлов, выживаемость - около 7 лет | В - гемоглобин и тромбоциты как при стадии А, больше 3 зон поражения, выживаемость - около 7 лет |
| II – лимфоцитоз, с увеличением селезёнки (печени), увеличением лимфоузлов, выживаемость - около 7 лет | С - гемоглобин меньше 100 г/л, тромбоциты - меньше 100×10 9 /л, количество зон поражения - любое, выживаемость около 1,5 лет |
| III – лимфоцитоз, гемоглобин снижен (менее 100г/л), есть увеличение лимфоузлов, печени, селезёнки, выживаемость - около 1,5 лет | *зоны поражения – шея, голова, селезёнка, печень, подмышечные и паховые области. |
| IV – лимфоцитоз с тромбоцитопенией, имеется анемия, увеличены лимфоузлы, печень, селезёнка, выживаемость около 1,5 лет |
Диагностика
Часто болезнь на начальной стадии обнаруживается случайно, в ходе обследования по поводу других болезней или при плановом осмотре. Проводят дифференциальную диагностику с прочими лимфопролиферативными заболеваниями.
Диагностирование лейкоза проводится при помощи следующих методов:
- личный осмотр пациента, анамнез заболевания;
- анализ крови (для выявления показателей увеличенного уровня лейкоцитов и лимфоцитов). Рост количества лимфоцитов более 5×109/л говорит о риске присутствия хронического лимфолейкоза. Иногда имеются лимфобласты и пролимфоциты. При систематическом анализе крови виден медленно растущий лимфоцитоз, который вытесняет клетки лейкоцитарной формулы, а на более поздних стадиях – и другие клетки крови;
- биохимический анализ крови (обнаружение отклонений в работе иммунитета);
- иммунофенотипирование (ИФТ) лимфоцитов (для подтверждения наличия клеток с абберантным иммунофенотипом и клональность);
- миелограмма (выявляет замену клеток красного костного мозга лимфопролиферативной тканью);
- стернальная пункция головного мозга и исследование полученного пунктата или аспирата (для определения причин цитопении);
- цитогенетическое исследование;
- УЗИ и КТ.
Как лечить лейкоз
На ранних стадиях болезни применяют выжидательную тактику – назначаются обследования через 3-6 месяцев. Если болезнь не прогрессирует, то наблюдением ограничиваются.
Показанием для начала активного лечения служит повышение уровня лейкоцитов вдвое и больше за 6 месяцев.
Главным методом терапии считается химиотерапия. Используются такие сочетания препаратов:
- «FCR» — «Циклофосфамид», «Флударабин», «Ритуксимаб» – наиболее распространённая и эффективная схема лечения;
- Сочетание «Хлорамбуцила» и «Ритуксимаба» – используется при соматических аномалиях;
- «COP» — «Винкристин», «Циклофосфамид», «Преднизолон» – назначается при прогрессировании болезни на фоне терапии иными препаратами. Схему терапии повторяют каждые 3 недели, всего надо около 6-8 повторов;
- «CHOP» — «Винкристин», «Циклофосфамид», «Преднизолон», «Адриабластин» – применяется при отсутствии результатов от применения схемы лечения «СОР».
 При применении схем лечения «COP» или «CHOP» полные ремиссии случаются у 30-50% больных, но они кратковременные. Программа «FCR» ведет к ремиссии в 95% случаев, длительность ремиссии в этом случае может быть до двух лет.
При применении схем лечения «COP» или «CHOP» полные ремиссии случаются у 30-50% больных, но они кратковременные. Программа «FCR» ведет к ремиссии в 95% случаев, длительность ремиссии в этом случае может быть до двух лет.
Также могут назначать большие дозы кортикостероидов, проводят пересадку костного мозга, если болезнь быстро прогрессирует. У больных в пожилом возрасте с тяжелой соматической патологией применение таких методов лечения не целесообразно. В таких случаях применяют монохимиотерапию «Хлорамбуцилом» или используют этот препарат в сочетании с «Ритуксимабом».
При диагностировании хронического лимфолейкоза с цитопенией применяют «Преднизолон», лечение которым проводят до улучшения состояния пациента (длительность курса – 8-12 месяцев). Улучшение состояние больного является показанием для прекращения лечения, при возобновлении симптоматики лечение проводят вновь.
Проведение лучевой терапии имеет смысл при увеличении лимфоузлов, селезенки, лимфоцитарной инфильтрации нервных стволов, при большом количестве лимфоцитов в крови в сочетании с анемией и тромбоцитопенией. Лучевая терапия также используется для локального облучения больного органа на последних стадиях болезни или при отсутствии эффекта от медикаментозного лечения.
При наличии выраженной цитопении в анализе крови, отсутствия эффективности лечения глюкокортикоидами или увеличения селезенки до внушительных размеров могут назначить удаление селезенки.
Обязательно при лечении надо соблюдать диету. Питание при лимфолейкозе должно быть с высоким содержанием растительного белка, предпочтение надо отдавать продуктам, содержащим много витаминов и полезных веществ. Идеальная еда на каждый день – свежие фрукты и овощи в достаточном количестве. Исключить жареное, жирное, консерванты, острые блюда.
Хорошо побольше гулять на свежем воздухе – полезны пешие прогулки, большие физические нагрузки исключаются.
Прогноз лимфолейкоза
Прогнозы на выздоровление не особо оптимистичны — хронический лимфолейкоз полностью не излечивается, но при своевременном и правильном лечении длительность и качество жизни можно существенно улучшить. Но даже при качественном лечении болезнь медленно прогрессирует.
В 15% случаев происходит агрессивное течение заболевания — смерть наступает в течение 2-3 лет. В прочих случаях происходит медленное прогрессирование, средняя продолжительность жизни — 5 — 10 лет. При доброкачественном течении продолжительность жизни — несколько десятилетий. После лечения улучшение состояния здоровья наблюдается у 40-70 % пациентов с хроническим лимфолейкозом, но полные ремиссии редки.
Случаев абсолютного избавления от хронического лимфолейкоза не выявлено. Продолжительность жизни зависит от многих факторов: общего состояния здоровья, возраста, пола, своевременности диагноза и эффективности проводимого лечения.
Вопрос-ответ
В чем отличие лимфомы от лейкоза?
Лимфома – это рак, который поражает лимфатическую систему, лейкоз (лейкемия) — это рак крови и костного мозга.