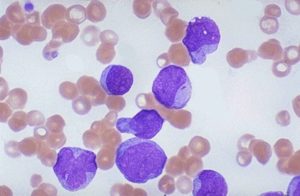
В повседневной жизни нам часто приходится слышать о раковых заболеваниях, в частности об онкологических заболеваниях крови. Одним из таковых является острый миелобластный лейкоз (ОМЛ) или острая лейкемия, который в быту именуется как рак крови или белокровие. Сложность ОМЛ, во-первых, в том, что на начальных этапах явных признаков болезни не наблюдается. Во-вторых, сам процесс лечения очень сложен, как с медицинской точки зрения, так и в эмоциональном плане для пациентов.
Итак, разберемся, что это такое — острый миелобластный лейкоз, какова причина, как лечат, какие прогнозы для излечения, можно ли вылечиться и от чего это зависит.
ОМЛ: определение
Острый миелобластный лейкоз – опухолевое повреждение миелоидного ростка клеток крови. Это повреждение подавляет здоровые элементы клетки, при этом же не может осуществлять их функцию. Острым он является потому, что данное заболевание быстро прогрессирует из-за активной выработки большого количества незрелых видов лейкоцитов.
Заболевание имеет еще несколько подвидов, таких как:
- Миеломонабластный лейкоз;
- Миеломоноцитарный;
- Монобластный лейкоз (моноцитарный тип);
- Мегокарнобластный;
- Эритробластный.
Этот список неокончательный, и некоторые из них относительно недавно обнаружены учеными. Также существуют и другие виды заболеваний костного мозга, таких как, миелоидный лейкоз (миелолейкоз). Им больше страдают взрослые и пожилые люди, нежели дети.
Ведущие клиники в Израиле
Причины ОМЛ
Вескую причину, из-за чего возникает эта болезнь, ученые не установили. Есть только несколько факторов, возможно, увеличивающие вероятность заболевания. Рассмотрим их:
- Химический канцерогенез. Причиной является химические соединения пестицидного и гербицидного ряда воздействующие на клетки костного мозга. Отмечено, что в период от 3 до 5 лет после химотерапии, вероятность образования одного из разновидностей лейкоза кратно увеличивается. Опасность могут представлять алкирующие вещества, а также антрациклины и эпиподофилотоксины. Вопрос о том, влияет ли бензол и другие ароматические растворы на образование ОМЛ, пока вызывает споры среди специалистов. По крайней мере, данные вещества не являются основным фактором развития данного заболевания, а скорее добавочным.
Такие тяжелые металлы как свинец, железо, стронций, негативно влияют на функцию костного мозга. Под воздействием токсинов, вырабатываемых ими, процесс кроветворения нарушается. Особенно на стадии созревания лейкоцитов. Миелобласты – предшественники лейкоцитарного ряда. При ОМЛ количество вырабатываемых лейкоцитов увеличивается в несколько раз. Это явление носит название бластный криз.
Ионизирующее излучение - Ионизирующее излучение. Радиация является толчком к развитию болезни. Ярким примером могут служить результат сброса ядерного оружия на Хиросиму и Нагасаки. Все мы знаем, к каким последствиям привела эта страшная трагедия. Именно тогда заболеваемость острым миелобластным лейкозом выросла. Также ОМЛ зачастую встречается у рентгенологов, которые пренебрегали средствами защиты.
- Биологический канцерогенез. Причиной является злокачественная трансформация клеток миелоиодного ростка. Если кто-либо в роду перенес данное заболевание, то с большей вероятностью оно передастся следующему поколению. Данный фактор говорит о генетической предрасположенности к миелобластному лейкозу. Кроме этого вероятность ОМЛ у людей, с врожденными отклонениями, такими как, синдром Дауна, повышена в 10-20 раз.
Симптомы заболевания
Нельзя утверждать, что миелобластному лейкозу соответствуют только определенные симптомы, присущие только для данного заболевания. Все зависит от возраста пациента и формы лейкоза. Но при этом острый лейкоз проявляет себя яркой клинической картиной. Все мы знаем еще из школьной программы, что наши органы постоянно снабжаются кровью. Это необходимо, чтобы весь организм нормально функционировал. Но когда кровь «нездоровая», а говоря медицинским языком, там находятся злокачественные клетки, естественно все органы организма от этого страдают. Постепенно это проявляется слабостью, недомоганием, утомляемостью. У 80% больных наблюдается анемический синдром. Пациент становится потливым, кожа становится бледно-синюшной, возникают отеки конечностей и лица. Также поражаются слизистая оболочка рта и ЖКТ. Наблюдается увеличение лимфоузлов до 5 см.
Вследствие повышенного давления на костный мозг, болят позвоночник, суставы, кости. Ходьба становится болезненной. На рентгене можно обнаружить остеопоротические изменения трубчатых костей. У большинства пациентов увеличивается селезенка, из-под края реберной дуги печень выступает приблизительно на 3 см. Часто у больных наблюдается увеличение небных миндалин, изменение слизистой носоглотки. Причиной тому являются инфильтраты. В редких случаях (3% больных) может образоваться миелосаркома. Она располагается вне костного мозга. Прогноз при его образовании неблагоприятный. Часто сопровождается бластным кризом.
Если вовремя не обнаружена болезнь, появляются серьезные осложнения, такие как, нейролейкоз (он возникает при поражении мозговых клеток, сопровождаемый обмороками, болями в голове, рвотой, нарушения речи, зрения. Это состояние намного ухудшает прогноз), лейкостазы (количество миелобластов достигает 100000 1/мкл).
Все вышеперечисленные признаки проявляются в большей или меньшей степени в зависимости от многих факторов. Согласно МКБ 10 (международной классификации болезней) и Всемирной организации здравоохранения вышеперечисленные симптомы не проявляются единовременно, а возникают один за другим по мере прогрессирования болезни.
Диагностика ОМЛ
Так как все рассмотренные симптомы ОМЛ не являются достоверными признаками болезни, существует четко регламентированная диагностика заболевания:
- Общеклинический анализ крови.
 Первый и немаловажный метод ранней диагностики. Даже при этом общедоступном анализе можно обнаружить отклонения, а своевременное обнаружение бесспорно важно для успешного лечения. При микроскопическом обследовании обнаруживается, что количество эритроцитов и тромбоцитов неуклонно падает, а уровень злокачественных видов лейкоцитов (бластных клеток), растет. Отсутствие «здоровых» лейкоцитов приводит к состоянию так называемого бластного криза. Также его называют лейкимический провал.
Первый и немаловажный метод ранней диагностики. Даже при этом общедоступном анализе можно обнаружить отклонения, а своевременное обнаружение бесспорно важно для успешного лечения. При микроскопическом обследовании обнаруживается, что количество эритроцитов и тромбоцитов неуклонно падает, а уровень злокачественных видов лейкоцитов (бластных клеток), растет. Отсутствие «здоровых» лейкоцитов приводит к состоянию так называемого бластного криза. Также его называют лейкимический провал. - Биохимическое исследование крови. Этот анализ не является основным показателем для диагностики заболевания, но повышение витамина В12, некоторых ферментов, мочевой кислоты, могут стать основанием для более тщательной диагностики.
- Пункция костного мозга. Также называют биопсией костного мозга. Данный анализ считается самым точным при диагностике ОМЛ. Из грудины или из крыла подвздошной кости берутся образцы костного мозга. Данный диагноз подтверждается при обнаружении незрелых лейкоцитов превышающих норму.
- Другими методами являются: ЭКГ, общий анализ мочи, рентген легких, УЗИ внутренних органов. Как было указано, при лейкозе нарушается работа внутренних органов, следовательно, данные виды обследования могут подтверждать диагноз при каких-либо отклонениях.
- Генетическое исследование. При данной диагностике наблюдаются хромосомные нарушения. Их изучение дает возможность определить метод лечения и сделать прогнозы. Существуют так называемые морфологические варианты, которые дают благоприятный прогноз. Таковыми являются М1, М2, М3, М4. Считается, что другие формы часто вызывают рецидивы.
Лечение
Лечение ОМЛ небыстрое, зависящее от многих факторов. Лечение проводится исключительно под наблюдением врачей. Больного содержат в антисептических условиях, ограничивается общение. Протоколами МКБ строго регламентируются этапы, методы лечения. Терапия состоит из 2 этапов: индукция и консолидация. Первый этап — основной в борьбе с болезнью. Его целью является достижение устойчивой ремиссии, после достижения которой, врачи переходят ко второму этапу. Второй этап не менее важен, чем первый. Цель его – уничтожение остаточных вредоносных клеток. При невыполнении этапа консолидации, высока вероятность рецидива заболевания.
- Индукционная терапия. Основная задача данной терапии – восстановление здорового кроветворения путем разрушения бластных клеток. Для чего предусмотрены два курса химиотерапии. Применяются так называемые цитостатики: цитозин-арабинозид, этопозид, даунорубицин, тиогуанин. Применяются и лекарства нового поколения, эффективность которых изучается.
- Противорецидивное лечение или консолидационный этап. После успешной индукционной терапии с большой вероятностью возможны рецидивы. Поэтому необходимо пройти курс поддерживающей терапии, состоящий из 3 пунктов: поддерживающая химиотерапия, гормональная терапия глюкокортикоидами, трансплантация клеток красного костного мозга. Эти процедуры восстановят гемопоэз.
- Трансплантация костного мозга.
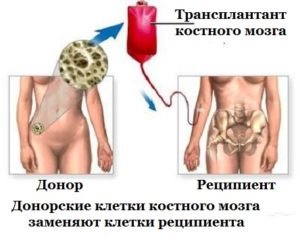 Существует два вида пересадки. Первый называется аллогенный. Суть его в обеспечении реакции против злокачественных клеток, достигаемую имплантированием здоровых чужеродных клеток. Эти клетки до имплантации проходят через специальную химическую обработку. Второй – это аутогенный. К данному виду трансплантации прибегают лишь если достигнута полная ремиссия болезни.
Существует два вида пересадки. Первый называется аллогенный. Суть его в обеспечении реакции против злокачественных клеток, достигаемую имплантированием здоровых чужеродных клеток. Эти клетки до имплантации проходят через специальную химическую обработку. Второй – это аутогенный. К данному виду трансплантации прибегают лишь если достигнута полная ремиссия болезни.
После всех лечебных процедур и их удачном исходе, пациент еще в течение пяти лет находится под наблюдением специалистов. Если болезнь вновь вернулась, прибегают к более сильным схемам лечения.
Прогноз
Прогноз зависит от многих факторов, таких как генетическая предрасположенность, возраст, сопутствующие заболевания, насколько своевременно было начато лечение и многих других. Так, например, у молодых пациентов ремиссия достигается быстрее, чем у пожилых людей. Это обусловлено тем, что иммунитет пожилых пациентов намного ниже в силу возраста. А дети переносят заболевание легче и прогнозы более благоприятные.
Процент выживаемости у взрослых в пределах 20-40%, тогда как для детей прогноз жизни на выздоровление более высок и составляет – 40-50%. В последующие пять лет процент полного выздоровления у больных, прошедших все этапы лечения составляет от 70 до 75%. Но все же рецидивы бывают и составляют менее 35%.
Но если болезнь сопровождается осложнениями, например, генетическими с мутациями в 3, 5 и 7 хромосомах, то прогнозы, к сожалению, значительно ухудшаются. Выживаемость такого род пациентов составляет 15% и частота развития рецидивов составляет около 80%.